Неравномерно мозаичная пневматизация легочной ткани представляет собой состояние, когда воздухозаполнение легких неравномерно распределено, что может быть обусловлено различными патологиями. Это может указывать на наличие воспалительных процессов, обструкции крупных или мелких дыхательных путей, а также на особенности анатомии или физического состояния пациента.
Такое состояние часто наблюдается при заболеваниях, таких как хронический бронхит, астма или пневмония. Диагностика и лечение требуют комплексного подхода, включая такие методы, как рентгенография, КТ или функциональные исследования легких, что позволяет оценить степень поражения и выбрать адекватную терапию.
- Неравномерно мозаичная пневматизация легочной ткани характеризуется изменениями в насыщении легких воздухом.
- Данное состояние может быть связано с различными заболеваниями, включая обструктивные и интерстициальные патологии.
- Клинические проявления могут варьироваться от одышки до кашля и уменьшенной физической работоспособности.
- Диагностика включает рентгенографию, КТ и функциональные тесты легких.
- Лечение часто ориентировано на устранение основной причины мозаичной пневматизации.
Неравномерная пневматизация легочной ткани — причины и последствия
В настоящей статье обсуждается понятие неравномерной пневматизации легочной ткани, причины её возникновения и потенциальные риски для здоровья. Также будут предложены рекомендации по профилактике и терапии данного состояния.
Что подразумевается под термином «неравномерная пневматизация легочной ткани»? Это ситуация, когда воздушные массы распределены несогласованно в различных областях легких, что может вызвать уменьшение объема легочной ткани и снижение ее нормальной работы.
Существует множество факторов, способствующих развитию неравномерной пневматизации. Это может быть связано с различными заболеваниями легких, такими как бронхиальная астма или эмфизема, с нарушениями дыхательных функций вследствие курения или чрезмерного употребления спиртного, а также с анатомическими особенностями легочной ткани.
Негативные последствия неравномерной пневматизации могут включать ухудшение работы сердечно-сосудистой системы, развитие гипоксии (кислородного голодания) и увеличение риска возникновения инфекционных заболеваний.
Для предотвращения и лечения неравномерной пневматизации легочной ткани крайне важно вести здоровый образ жизни, тренировать дыхательные мышцы, а также правильно осуществлять дыхательные техники во время спортивных тренировок. Необходимо регулярно проходить медицинское обследование и следовать советам специалистов по лечению заболеваний легочной системы.
Таким образом, неравномерная пневматизация легочной ткани представляет собой серьезную медицинскую проблему, которая может вызвать нарушения дыхательных функций и ряд других опасных последствий. Однако при приложении своевременных усилий по профилактике и лечению можно сохранить здоровье легких и всего организма в целом.
Признаки мозаичной перфузии легких
При обнаружении симптома мозаичной перфузии на компьютерной томографии (КТ) визуализируется «пятнистая» легочная ткань, состоящая из участков с высокой и низкой плотностью. Поскольку этот признак не является уникальным, для формирования корректного диагноза врачу-радиологу необходимо учитывать и другие симптомы заболевания, отображающиеся на КТ-сканах области грудной клетки.
Неравномерно мозаичная пневматизация легочной ткани представляет собой важный морфологический признак, который может свидетельствовать о наличии различных патологических процессов в легких. В своей практике я часто наблюдаю, как этот феномен проявляется у пациентов с хроническими заболеваниями органов дыхания, такими как хроническая обструктивная болезнь легких или бронхиальная астма. Неравномерное распределение воздуха в легочных альвеолах приводит к нарушению нормального газообмена, что, в свою очередь, может ухудшить общее состояние пациента и способствовать прогрессированию болезни.
При неравномерной пневматизации можно наблюдать участки с гиповентилированными альвеолами, что является важным индикатором патологического процесса. Важно отметить, что такая картина может возникать не только при обструктивных заболеваниях, но и при интерстициальных поражениях легочной ткани. В случаях, когда мозаичная пневматизация сочетает в себе участки пересяивания и ателектазы, это может указывать на явные или скрытые воспалительные процессы, которые требуют тщательной диагностики и наблюдения.
Я подчеркиваю, что для диагностики и последующего лечения пациентов с неравномерно мозаичной пневматизацией легочной ткани необходимо учитывать не только рентгенологические и томографические данные, но и клиническую картину. Квалифицированный подход к интерпретации результатов обследований позволяет разработать более эффективно индивидуализированную стратегию лечения. Одним из ключевых аспектов в управлении данными состояниями является использование дыхательной реабилитации, которая может существенно улучшить качество жизни пациента и вернуть его к привычным активностям.
Рентгенография или КТ легких при мозаичной перфузии
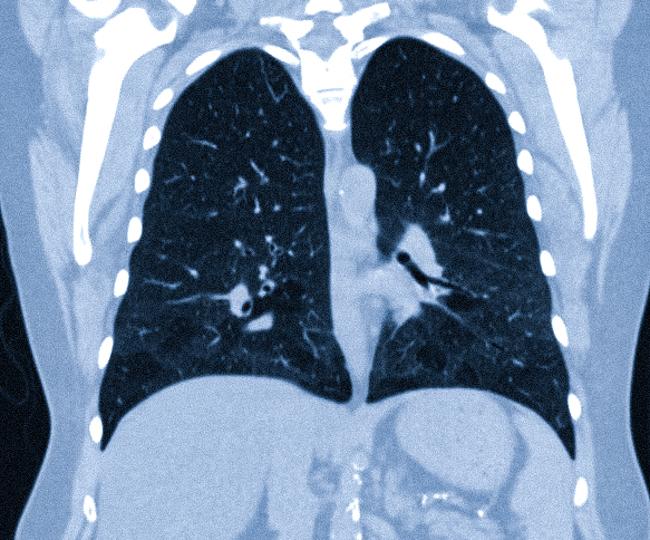
КТ в фронтальной проекции показывает участки повышенной и пониженной плотности в нижних отделах обоих легких.
Изображения, полученные с помощью классической рентгенографии, не обладают разрешающей способностью, характерной для КТ. При описании снимков ОГК, выполненных с помощью первого вида диагностики, понятие “мозаика” легочной ткани не используют, так как визуализация данного синдрома затруднена.
На рентгенографиях врач может выявить признаки обструктивных заболеваний дыхательных путей, включая:
- уменьшение легочного рисунка на периметре;
- повышенную прозрачность легких;
- ограничение движения куполов диафрагмы при дыхании (при использовании рентгеноскопии или функциональной рентгенографии);
- наличие тонкостенных булл;
- выраженное «сияние» ретростернальных и ретрокардиальных пространств на боковых рентгенограммах.
С помощью компьютерной томографии рентгенолог может определить мозаичный паттерн плотности и другие признаки, характерные для различных заболеваний, что позволяет более точно и обоснованно поставить диагноз на основании полученных изображений, анамнеза и клинической картины. Решение о необходимости конкретного вида обследования (рентгенографии, КТ или МРТ) должно приниматься вашим лечащим врачом.
Неравномерно мозаичная пневматизация легочной ткани

Общая семиотика диффузных заболеваний легких по данным компьютерной томографии высокого разрешения
Лучевая диагностика и дифференциальная диагностика диффузных заболеваний легких (ДЗЛ) – сложная проблема рентгенологии.
Ошибки в диагностике в области диффузных заболеваний легких (ДЗЛ) составляют 50–75%, от чего пациенты часто начинают лечение с задержкой – спустя 1,5–2 года после первых проявлений заболевания.
Рентгенологическая диагностика и дифференциальная диагностика диффузных легочных заболеваний (ДЗЛ) представляют собой сложную задачу в рентгенологии.
Диагностические ошибки в группе ДЗЛ составляют 50–75%, больные поздно подвергаются лечению – через 1,5–2 года после появления первых признаков заболевания. Ведущими в ранней диагностике ДЗЛ являются рентгенологические методы – рентгенография и рентгеновская компьютерная томография высокого разрешения (КТВР).
Существуют значительные трудности в дифференциальной диагностике различных нозологических групп ДЗЛ.
Изменения могут быть вызваны идиопатическими интерстициальными пневмониями (ИИП), бронхиолитами, гранулематозами (чаще всего саркоидозом), а также диффузным поражением легочной ткани, вызванным применением медикаментов, системными заболеваниями (ревматоидный артрит, красная волчанка, склеродермия и другими).
Морфологические исследования выявляют различной степени воспалительную инфильтрацию интерстициальной ткани, альвеол, бронхиол. Изменения могут носить экссудативный характер, или, наоборот, развиваются необратимые фиброзные изменения, редукция микроциркуляторного русла, разрушение альвеолярной ткани, констрикция бронхиол и, как следствие,нарушение газообмена, микроциркуляции.
Компьютерная томография с высокой разрешающей способностью значительно улучшает пространственную детализацию визуализации легочной паренхимы. Использование тонких срезов в 1–2 мм и сложных алгоритмов реконструкции позволяет повысить пространственную разрешающую способность. Все авторы согласны, что КТВР является наиболее эффективным методом для изучения тонкой макроструктуры легочной ткани, особенно на уровне дольки или бронхиолы.
Макроструктура дистальных отделов дыхательных путей в норме.
Дистальные отделы дыхательных путей включают терминальные и респираторные бронхиолы, ацинусы и легочные дольки. Мембранозные бронхиолы, чей диаметр составляет 1–3 мм, не имеют хрящевой основы, стена толще 0,3 мм, переходят в терминальные бронхиолы (приблизительно 0,7 мм в диаметре), от которых отходят респираторные бронхиолы (0,6 мм в диаметре).
Респираторные бронхиолы через поры связаны с альвеолами. Терминальные бронхиолы являются воздухопроводящими,респираторные принимают участие в проведении воздуха и газообмене. Общая площадь сечения терминального отдела респираторного тракта во много раз превышает площадь сечения трахеи и крупных бронхов (53–186 см2 против 7–14 см2), однако на долю бронхиол приходится только 20% сопротивления воздухопотоку. В связи с малым сопротивлением терминальных отделов респираторного тракта на ранних этапах поражение бронхиол может протекать бессимптомно, не сопровождаться изменениями функциональных тестов и являться случайной находкой при КТВР легких.
Ниже терминальной бронхиолы располагается ацинус – наиболее широко распространенная структура легкого, где происходит газообмен, и в ней присутствует одна или несколько респираторных бронхиол. Размер ацинуса у взрослых составляет 7–8 мм в диаметре
При отсутствии патологических изменений КТВР не деференцирует ацинус, хотя ацинарные артериив ряде случаев могут визуализироваться. Легочная долька (вторичная легочная долька) – наименьшая единица легкого, ограниченная перегородками соединительной ткани. Вторичные легочные дольки состоят из 3–24 ацинусов.
Центральная часть дольки включает легочную бронхиолу и артерию, которые при отсутствии патологий, как правило, редко отображаются на КТВР. Для обозначения этой области используется термин «центрилобулярная структура» (дольковое ядро). Центрилобулярные артерии имеют диаметр около 1 мм, их ответвления – 0,5–0,7 мм. Толщина стенки центрилобулярной терминальной бронхиолы достигает 0,15 мм.
Вторичные легочные дольки отделены междольковыми перегородками, которые содержат вены, лимфатические сосуды, а также артариальные и бронхиолярные ветви в дольковом ядре. Вторичная легочная долька, как правило, имеет многоугольную форму, длина ее сторон составляет от 1 до 2,5 см
Соединительнотканный каркас дольки формировал междольковые перегородки, расположенные в пределах долькового, центрилобулярного, перибронховаскулярного и субплеврального интерстиция.
Патологические изменения, происходящие в интерстициальной ткани, приводят к различным изменениям на КТ, проявляющимся усилением легочного рисунка. Субплевральный интерстиций, состоящий из соединительных волокон, связанных с висцеральной плеврой, покрывает легкое и распространяется по междолевым зонам. Вместе с междольковыми перегородками, субплевральный интерстиций является частью периферической системы соединительнотканной структуры легкого.
Междольковые перегородки являются продолжением периферического интерстиция, который распространяется по поверхности легкого под висцеральной плеврой, и включает в себя легочные вены и лимфатические сосуды. Толщина нормальной перегородки, которая иногда может быть визуализирована на КТВР, составляет около 0,1 мм. Внутридольковый интерстиций соединяется с плевральной поверхностью.
Перибронховаскулярный интерстиций(бронховаскулярный пучок) представляет оболочку из соединительной ткани, охватывающую бронхи и сосуды от корней к периферии легкого. Центрилобулярный интерстиций является перибронхиолярным соединительнотканным футляром. КТВР выявляет его при патологическом утолщении в виде тонкой сети соединительной ткани в пределах альвеолярной ткани, вторичной дольки.
Симптом матового стекла.
Одним из распространенных признаков для ДЗЛ является симптом матового стекла, который отражает различные патологические изменения на уровне альвеол. Для подтверждения этого симптома необходимо провести КТВР.
На сканах при обычной КТ (толщина среза 4 мм и более) изза наложений данный симптом могут симулировать процессы в интерстиции, перибронховаскулярной зоне. В большинстве случаев симптом матового стекла указывает на активную, острую стадию развития ДЗЛ. Он соответствует альвеолиту, наличию в просвете альвеол клеточных инфильтратов (макрофагов, клеток крови, лимфоцитов и т. д.).
Симптом заключается в снижении воздушности (прозрачности) альвеолярной ткани, выраженном в виде низкой интенсивности молочной туманности. В отличие от инфильтрации и фиброза легкой ткани, на фоне матового стекла хорошо видны бронховаскулярные структуры легкого; зоны поражений четко отделены от здоровой ткани.
Места поражения могут быть как диффузными, так и локальными, иногда сочетая оба варианта. Симптом матового стекла не является исключительным для альвеолита или воспалительной инфильтрации; аналогичные проявления наблюдаются также при застойных процессах в микроциркуляции или увеличении объема крови, проходящего через капилляры (это явление обозначается термином мозаичная перфузия).
Мозаичная перфузия (мозаичная гиповолемия) отличается от альвеолита природой возникновения матового стекла. Пусковым механизмом является сосудистая обструкция дольковой артерии, гиповентиляция дольки или их сочетание. Возникает гиповолемия сосудистого русла дольки (обструктивного или спастического при гиповентиляции генеза),перераспределение крови, гиперволемия в неизмененной части легкого.
На КТВР участки матового стекла иллюстрируют легочную ткань с сохранной гемодинамикой (обозначенные участки показывают повышенную плотность на КТВР). Зоны пониженной плотности легочной ткани указывают на нарушение микроциркуляции и гиповолемию. Для более глубокого понимания природы матового стекла рекомендуется проводить сравнительный анализ КТВР, выполненных на вдохе и выдохе на одном и том же уровне.
В результате изменений, связанных с нарушением гемодинамики, матовое стекло может исчезнуть или его плотность уменьшится по сравнению с окружающими тканями на сканах, сделанных во время выдоха, тогда как симптом альвеолита сохраняется со своей плотностью на всех фазах дыхания. Изменения макроструктуры легких, в виде сочетания матового стекла с утолщением междольковых перегородок, обозначаются как симптом булыжной мостовой. Этот признак указывает на изменения в альвеолах, утолщение междольковых перегородок и внутридолькового интерстиция, а также образование участков фиброза. Характерно чёткое отделение зон поражения от неизмененной ткани легкого.
Симптом булыжной мостовой чаще встречается при альвеолярном протеинозе, реже — при других формах ДЗЛ. Так же, как и при матовом стекле, на фоне изменений четко видны бронхососудистые структуры.
КТсемиотика патологических изменений интерстициальной ткани легкого при ДЗЛ.
Уплотнение интерстиция внутри долек легких приводит к появлению сетчатого или крупнопетлистого изображения легочной паренхимы (см. рис. 5). Это является ранним индикатором фиброза, который наблюдается при множестве диффузных заболеваний легких. Уплотнения в перибронховаскулярной области, окружающей крупные бронхи и сосуды, характеризуются утолщением стенок бронхов, изменением размеров или сужением их просвета, а Выраженной четкостью легочных артерий.
При помощи КТВР исследование терминальных и респираторных бронхиол демонстрирует наличие центрилобулярных очагов или ветвящихся структур, расположенных рядом с расширенными артериями, что указывает на уплотнение внутри долькового интерстиция. Структуры бронхиолоартериолярного типа могут выглядеть как равномерные, четко очерченные или локализованные участки уплотнения, находящиеся в центральной части долек, что обозначает уплотнение центрилобулярного интерстиция.
Как правило, он обусловлен фиброзом соединительной ткани, окружающей бронхиолы и сосуды,реже лимфогенным распространением саркоидоза. Патологические изменения интерстиция можно классифицировать по морфологическому типу (фиброз, отек), варианту уплотнения (линейное, узловое, сетчатоузловое,их сочетание), локализации патологии относительно структур вторичной дольки. Для патологических изменений интерстиция характерно сетчатой формы усиление легочного рисунка за счет уплотнения междольковых,внутридольковых перегородок, внутридолькового интерстиция. Патологическое уплотнение междольковых перегородок обычно результат фиброза, отека или инфильтрации.
Изменения в интерстиции можно классифицировать на:
1) линейные уплотнения (затемнения) – представляют собой любые тонкие и длинные мягкотканные линии в легочных полях;
2)паренхиматозный тяж – уплотнение в виде протяженной структуры.
Данный термин описывает уплотнения, которые имеют толщину в несколько миллиметров и длину от 2 до 5 см и более, демонстрирующие легочный фиброз, инфильтрацию или отек межуточной ткани; 3) прерывистые линейные уплотнения толщиной 1–3 мм могут быть как внутридольковыми, так и распространяться на несколько соседних легочных долек. У пациентов, страдающих от лимфогенного распространения заболеваний (таких как саркоидоз), фиксируется уплотнение междолькового и внутридолькового интерстиция.
Различают однородные, узловые и смешанные уплотнения
Патологические изменения субплеврального интерстиция проявляют себя в виде тонкого, дугообразного уплотнения, которое расположено параллельно основному листку плевры и имеет толщину до нескольких миллиметров, находясь не более чем 1 см от плевральной поверхности. Такие субплевральные уплотнения чаще всего связаны с фиброзом и образуют единое соединение с уплотненными перегородками междолькового пространства.
При ДЗЛ изменения затрагивают все структуры вторичной дольки, междольковый интерстиций.
С помощью КТВР в некоторых случаях можно четко определить, какие изменения происходят в альвеолярных или интерстициальных структурах. Выделяют разнообразные локализации поражений: хаотичную, перилимфатическую и центрилобулярную, что иной раз позволяет предположить вероятные диагнозы изменений.
На КТВР отлично видны округлые мелкоочаговые образования, размером до 1 см.
Очажки подразделяются по размерам – на маленькие (до 1 см), большие (более 1 см),очажки 3–7 мм трактуются как микроузелок;по плотности – высокой и низкой денсивности; местоположению – центрилобулярное(рис. 7), интерстициальное, перилимфатическое (рис. 8), субплевральное, хаотичное.
Профилактика мозаичной пневматизации легких
1. Бросить курить. Курение является одним из основных факторов риска для развития заболеваний легких. Бросить курить, или хотя бы сократить количество выкуриваемых сигарет, может значительно снизить риск появления мозаичной пневматизации.
2. Ведите активный и здоровый образ жизни. Регулярные физические нагрузки, правильное питание и отказ от вредных привычек играют важную роль в профилактике мозаичной пневматизации. Эти меры помогут укрепить защитные силы организма и снизить риск патологических изменений в легких.
3. Регулярно контролируйте свое состояние здоровья. Рекомендуется проходить медицинские осмотры и отслеживать свое здоровье. Уделяйте внимание любым изменениям в дыхательной системе, проявлению новых симптомов или ухудшению уже известных. Обратитесь к врачу при подозрении на мозаичную пневматизацию легких.
4. Соблюдайте баланс работы и отдыха. Периодическая работа в условиях пыли или загрязнения может отрицательно сказаться на легких. Регулярные перерывы и использование средств индивидуальной защиты поможет снизить вероятность пневматизации.
Важно понимать, что профилактика мозаичной пневматизации легких основана на поддержании общего здоровья и минимизации воздействия негативных факторов на дыхательную систему. Следование указанным рекомендациям поможет предотвратить развитие этого состояния и сохранить здоровье легких на долгие годы.
Возможные осложнения от мозаичной пневматизации легких
Мозаичная пневматизация легких может спровоцировать различные осложнения и ухудшить качество жизни пациента. Неконтролируемый рост пневматических образований в легких может привести к следующим проблемам:
- Проблемы с дыханием: из-за изменения нормальной структуры легочной ткани пациенты могут испытывать одышку и усталость даже после незначительных физических нагрузок.
- Повышенный риск инфекционных заболеваний: пневматические пространства легких могут создать оптимальные условия для развития различных инфекций. Воспалительные процессы в легких могут усугубиться при наличии бронхострикций и дополнительных полостей.
- Ограничение физической активности: из-за сниженной функции дыхания и повышенного риска инфекций пациенты могут испытывать дискомфорт и избегать физической активности, что в свою очередь приводит к уменьшению общей физической активности и ослаблению мышц, усугубляя состояние здоровья.
- Дестабилизация работы других органов: мозаичная пневматизация легких может неблагоприятно сказаться на функциях сердца, печени и других органов, что приводит к возникновению дополнительных проблем и затрудняет лечение.
Для предотвращения этих осложнений и улучшения состояния больных необходимо вовремя обращаться за медицинской помощью и проходить курс лечения. Качественный медицинский уход и регулярные обследования помогут контролировать и облегчить симптомы мозаичной пневматизации легких, а также предотвратить дальнейшие осложнения.
Медикаментозное лечение мозаичной пневматизации
Медикаментозное лечение мозаичной пневматизации направлено на снятие воспаления и улучшение функции легких. Оно проводится с помощью различных групп препаратов, которые помогают устранить симптомы заболевания и улучшить качество жизни пациента.
В процессе медикаментозного лечения мозаичной пневматизации назначаются различные группы препаратов:
- Противовоспалительные средства, которые снижают воспаление в легких и улучшают функцию дыхания. К таким медикаментам относятся глюкокортикостероиды, такие как преднизолон и бетаметазон.
- Бронходилататоры, способствующие расширению бронхов и улучшению проходимости дыхательных путей, что позволяет облегчить одышку и повысить качество дыхания. Примеры таких препаратов включают сальбутамол, тиотропий и формотерол.
- Антибиотики, которые могут быть показаны при наличии инфекции в легких или обострении заболевания. Они помогают ликвидировать возбудителя инфекции и предотвратить возникновение осложнений.
- Муколитики, которые способствуют разжижению мокроты и ее отхождению. Препараты, такие как ацетилцистеин и бромгексин, облегчают процесс отхаркивания и уменьшают кашель.
В каждом конкретном случае назначение и дозировка препаратов определяются врачом-пульмонологом на основании собранных клинических данных и индивидуальных особенностей пациента. Не занимайтесь самолечением и не изменяйте назначенную схему препаратов без консультации с врачом — это может привести к нежелательным последствиям. Всегда проконсультируйтесь с врачом перед началом или изменением терапевтической схемы.
Реабилитация после лечения мозаичной пневматизации
Реабилитационные мероприятия после лечения мозаичной пневматизации направлены на восстановление функции легких, повышение общего тонуса организма и улучшение качества жизни пациентов.
Физическая активность — один из фундаментальных аспектов реабилитации, так как она способствует укреплению мышц дыхательной системы и улучшает дыхательную функцию. Рекомендуется проводить специальные дыхательные упражнения, направленные на расширение дыхательных путей и увеличение объема легких.
Важной частью реабилитации является обучение пациентов правильной дыхательной технике и использованию методов дыхательной гимнастики. Это позволяет эффективно задействовать ресурсы дыхательной системы и защищать легкие от повторного развития пневматизации.
Кроме физических упражнений, в рамках реабилитационной программы могут быть внедрены и другие методы, такие как массаж грудной клетки, физиотерапия и применение уникальных аппаратов для дыхательных упражнений.
Важно, чтобы реабилитационную программу разрабатывал и контролировал врач-пульмонолог или реабилитолог с учетом индивидуальных особенностей пациента и степени тяжести пневматизации. Также пациенты могут получать психологическую поддержку для снятия стресса и тревожности, связанных с пневматизацией и процессом восстановления.
Основные цели реабилитации после лечения мозаичной пневматизации заключаются в:
- Восстановлении дыхательной функции легких;
- Укреплении мышц дыхательной системы;
- Повышении физической активности и выносливости;
- Предотвращении рецидивов пневматизации;
- Улучшении качества жизни.
Реабилитация после лечения мозаичной пневматизации является значительным этапом на пути к восстановлению здоровья пациента. Соблюдая рекомендации врача и выполняя предписанные упражнения, пациенты могут полностью возвратиться к активной и здоровой жизни.
Вопросы по теме
Как неравномерная мозаичная пневматизация легочной ткани влияет на функциональность легких?
Неравномерная мозаичная пневматизация легочной ткани может существенно влиять на функциональность легких, так как приводит к нарушению нормального распределения вентиляции и перфузии. В результате, некоторые участки легких могут получать меньше кислорода, в то время как другие перегружены. Это может вызвать явления гипоксии и снизить общую эффективность газообмена, что в свою очередь может привести к различным респираторным заболеваниям и ухудшению общего состояния пациента.
Что может быть причиной возникновения неравномерной мозаичной пневматизации легочной ткани?
Существуют несколько причин, способствующих развитию неравномерной мозаичной пневматизации легочной ткани. К наиболее распространенным относятся обструктивные заболевания легких, такие как хронический бронхит и эмфизема, которые приводят к снижению воздушного потока в некоторых участках легких. Также причиной может быть аллергическая реакция или инфекция, вызывающая воспаление и отек, что нарушает нормальный процесс вентиляции. Наконец, в некоторых случаях неравномерная пневматизация может быть следствием терапии или хирургического вмешательства, проведенного на легочных тканях.
Как диагностировать неравномерную мозаичную пневматизацию легочной ткани?
Диагностика неравномерной мозаичной пневматизации легочной ткани обычно начинается с комплексного обследования. Врач проводит флюорографию или рентгенографию органов грудной клетки, которые могут показать характерные изменения в структуре легочной ткани. Однако для более точной диагностики часто прибегают к компьютерной томографии (КТ), которая предоставляет более детализированные изображения и позволяет определить степень и локализацию проблем. Также может быть назначено функциональное исследование легких, чтобы оценить их вентиляционные способности и выявить возможные нарушения в газообмене.








