Белые пятна на трусах могут свидетельствовать о различных причинах, включая остатки средств личной гигиены, секрета или пота. Если пятна появляются регулярно и сопровождаются зудом, жжением или другими неприятными симптомами, это может указывать на инфекцию или другие заболевания, и в таком случае рекомендуется обратиться к врачу для точной диагностики.
Кроме того, такие пятна могут быть результатом использования неправильно подобранных моющих средств или кондиционеров, которые оставляют налет на ткани. Важно следить за реакцией кожи и состоянием одежды, чтобы предотвратить возможные аллергические реакции или дерматологические проблемы.
Белые выделения из влагалища (бели)
Когда появляются белые или кремовые выделения из влагалища, и что они могут означать?
Влагалищные выделения
Многие женщины иногда задумываются о своих вагинальных выделениях. Их характеристики могут варьироваться даже в течение одного месяца, хоть и не всегда значительно. Тем не менее, это может вызывать беспокойство, так как сложно определить, какие выделения нормальны, а какие – нет.
Ненормальные выделения всегда являются поводом для визита к гинекологу, так как они могут указывать на нарушение в работе женского организма. Важно, чтобы женщина знала, какие выделения являются нормой, а какие могут сигнализировать о наличии заболевания. Это позволит ей своевременно обратиться к врачу, пройти необходимое обследование и получить правильное лечение, предотвращая серьезные осложнения.
Заболевания
Нетипичные белые выделения могут говорить о наличии заболеваний репродуктивной системы.
Для начала, специалист проводит осмотр слизистых влагалища с использованием зеркал и расширителей. Дополнительно применяют лабораторные и инструментальные методики диагностики.
- Мазок для определения микрофлоры и выявления инфекций, передающихся половым путем. Изменение структуры выделений может быть связано с колебаниями гормонального фона, поэтому также могут назначаться анализы крови на уровень половых гормонов.
- Кольпоскопия. Этот метод позволяет детально исследовать слизистую шейки матки — врач осматривает ткани под увеличением, а для выявления патологичных изменений используется проба Шиллера — окрашивание шейки.
- УЗИ органов малого таза. Это исследование помогает выявить воспалительные процессы в матке и яичниках.
При необходимости диагностика может быть расширена.
К какому врачу обращаться
Если появляются ненормальные белые выделения, необходимо обратиться к гинекологу. После первичного осмотра специалист, при необходимости, направит пациентку к другим врачам.

Что нормально, а что требует внимания?
Цервикальная слизь подвержена гормональным изменениям — ее структура циклично варьируется на разных этапах менструального цикла. Например, в фолликулярной фазе (первые две недели при цикле в 28 дней) под воздействием эстрогенов цервикальная слизь становится более жидкой. Во второй фазе менструального цикла, благодаря прогестерону, она сгущается и образует так называемую пробку овуляции. Эта пробка защищает матку от бактерий и вирусов, а также создает защиту для эпителия от кислой среды влагалища благодаря своему химическому составу и иммуноглобулинам. К тому же, через пробку проходят только активные сперматозоиды.
Нормальные выделения должны быть однородными, не иметь резкого запаха, не быть слишком обильными и без комков. Обычно цвет выделений прозрачный, но во второй фазе менструации они могут стать белыми. Из-за работы лактобацилл, которые преобразуют гликоген в молочную кислоту, среда влагалища и сами выделения имеют кислую реакцию.
Физиологическое увеличение белого цервикального секрета наблюдается в период полового созревания, при сексуальном возбуждении, во время беременности, а В первые два месяца после родов и имеет свой характерный запах.
О наличии патогенных микроорганизмов могут указывать следующие признаки:
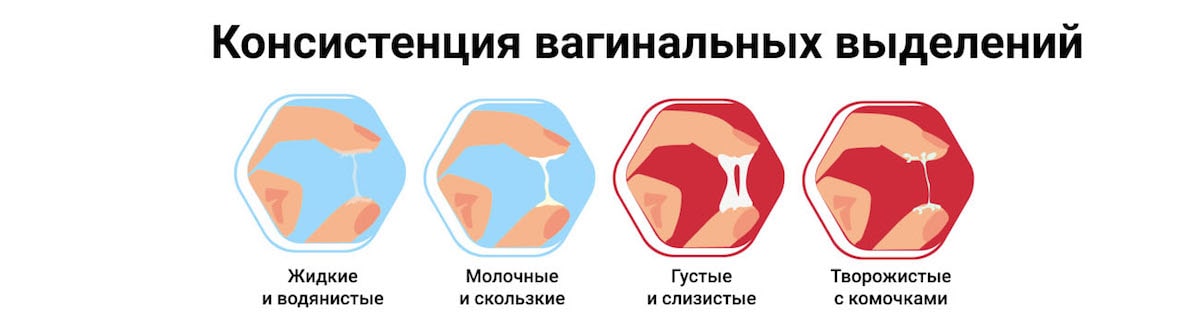
- изменение консистенции и объема выделений;
- появление резкого запаха;
- изменение цвета выделений.
Вульвовагинит — основная причина патологических выделений
Вульвовагинит — это воспаление наружных половых органов и стенок влагалища, которое проявляется рядом симптомов:
- мутные, творожистые выделения из половых путей с различной интенсивностью, часто имеющие резкий и неприятный запах;
- дискомфорт, зуд и жжение в области вульвы и влагалища;
- гиперемия и отек внутренних оболочек;
- появление эрозий на стенках влагалища;
- развитие дизурии: рези при мочеиспускании, учащенное мочеиспускание.
Вульвовагиниты обычно делятся на инфекционные и неинфекционные. Об этом будет сказано ниже.
Причины белых выделений из влагалища
Важно отметить!
С точки зрения гинекологии, белями называют любые выделения, а не только белые. Это могут быть также кровянистые, бурые и зеленоватые. Чаще всего белые выделения свидетельствуют о наличии инфекционно-воспалительного процесса в половых органах, поэтому необходима помощь специалиста.
Определение точной причины является ответственностью врача-специалиста, гинеколога и, если нужно, других специалистов, таких как эндокринолог и фтизиатр и др.
Симптомы заболеваний
Развитию белей у женщин могут способствовать различные патологические процессы. На самом деле их не так много. Вот некоторые из возможных виновников.
Кольпит
Кольпит — это обширная группа воспалительных заболеваний внутренней слизистой влагалища. Существуют иные названия этого расстройства — вагинит, что более точно отражает его суть. В большинстве случаев заболевание возникает из-за инфекционного фактора: его могут вызывать как бактерии, так и вирусы или грибки.
Реже кольпит возникает в результате аллергической реакции, например, из-за использования гигиенических тампонов или тесного синтетического белья. Иногда это может быть связано и с прокладками.
Клинические проявления этого состояния весьма разнообразны. Первые симптомы развиваются сразу после начала воспалительного процесса. Характерные признаки включают:
- покраснение половых органов и вульвы;
- жжение и зуд, особенно проявляющиеся при мочеиспускании и половом акте;
- выделения белого цвета или других оттенков, в зависимости от возбудителя воспаления.
Также могут наблюдаться проявления общей интоксикации организма: температура тела может повыситься, может возникать головная боль, общая слабость и тошнота.
Также может происходить нарушение процесса мочеиспускания.
Это может указывать на вовлечение мочевыделительной системы в патологический процесс. Эта близость различных анатомических структур неудивительна.
Лечение осуществляется гинекологами. Назначаются антибиотики, противогрибковые или противовирусные средства в зависимости от возбудителя. Используются противовоспалительные лекарства и местные антисептики. Рекомендуется постельный режим или полупостельный режим.
На время ограничивается половая активность и любая физическая нагрузка.
Жжение и другие симптомы, возникающие при инфекциях, проходят довольно быстро. Состояние обычно нормализуется в течение 3-5 дней при условии правильного и квалифицированного лечения под контролем гинеколога. В противном случае возможно длительное течение болезни и ее хронизация.
Кандидоз влагалища
Кандидозом называют воспаление слизистой наружных половых органов и влагалища. Правильнее будет называть это состояние вульвовагинитом, что отражает наличие признаков как вульвита, так и вагинита или кольпита. Широко известное название этого состояния — молочница. Причиной патологии становятся грибы рода Candida.
Инфекция может передаваться в результате недостаточной личной гигиены и при незащищенных половых актах.
Воспалительный процесс развивается быстро и сопровождается рядом характерных симптомов:
- мучительный зуд — этот симптом появляется первым и предшествует другим;
- жжение в интимной области;
- ощущение сухости;
- ощущение инородного тела в половых органах;
- покраснение наружной области половых органов;
- рези при мочеиспускании.
Это заболевание получило свое второе название именно благодаря характерным выделениям, которые беспокоят пациенток на протяжении всей болезни. Обычно образуется обильный густой творожистый налет на стенках органов, что приводит к выделению того же типа жидкости, имеющей кислый неприятный запах. Это результаты жизнедеятельности грибков. Чаще всего молочница наблюдается у беременных женщин и у тех, кто имеет ослабленный иммунитет.
Белые выделения из влагалища: причины и методы лечения
Лечение любого патологического процесса — это задача гинеколога. Не стоит откладывать визит к врачу. Белые густые творожистые выделения и зуд — далеко не все проблемы. Без достаточной терапии патология прогрессирует, что в конечном итоге может вызвать разрушение тканей слизистой половых органов.
Грибковое поражение склонно к хронизации и может стать постоянным спутником женщины. Оно может распространяться по всему организму. Применяются антисептики и противогрибковые препараты, имеющие особое действие.
Обычно продолжительность лечения составляет около двух недель. Если заболевание усугубляется или если женщина беременна, возможно, потребуется госпитализация в гинекологическое отделение.
Венерическая инфекция
Выделения белого цвета из влагалища могут свидетельствовать о наличии венерических заболеваний. Появление таких симптомов указывает на возможные патологические процессы. Источниками белей часто становятся трихомонады, хламидии и микоплазмы (уреаплазмы), которые передаются при незащищённом сексуальном контакте. Скорость и выраженность развития этих заболеваний могут различаться.
С момента заражения до появления первых признаков обычно проходит от 1 до 3 дней. Затем начинаются проявления симптомов.
Выделения могут быть как белыми, так и прозрачными. При описанных инфекциях они, как правило, обильные и не обладают резким неприятным запахом. Обычно их консистенция густая. У женщины могут Возникнуть:
- боли в области влагалища и внутри половых органов;
- зуд и жжение;
- расстройства мочеиспускания;
- общее ощущение интоксикации организма.
Клиническая картина может варьироваться, её выраженность зависит от состояния иммунной системы. Лечение необходимо в любом случае, независимо от интенсивности симптомов. Пренебрежение терапией может привести к осложнениям, таким как спайки внутри половых путей или вторичные воспаления матки и яичников.
Осложнения могут оказаться гораздо более серьёзными, чем первичное заболевание, вплоть до бесплодия.
Лечением венерических инфекций занимаются гинекологи или венерологи. Бактериальные вагиниты и вагинозы лечатся местными антисептиками, а также мощными дозами антибиотиков. Если область половых органов зудит и отекает, могут применяться антигистаминные препараты. На период терапии рекомендуется воздерживаться от половых актов. Длительность лечения может скласть до нескольких недель.
Дисбактериоз влагалища
Выделения белого цвета из половых органов могут указывать на вагиноз – нарушение микрофлоры влагалища. Чаще всего это состояние наблюдается у женщин в возрасте, хотя вагинозы также нередки среди молодёжи, представляя около 20% случаев. Некоторые источники указывают на ещё более высокие проценты — до 30.
В пожилом возрасте вагиноз возникает из-за гормональных изменений, связанных с переходом в менопаузу, при этом уровень андрогенов возрастает, а количество эстрогенов снижается. Климакс является одним из основных факторов, способствующих дисбактериозу.
У молодых женщин вагиноз может быть вызван гормональными метаморфозами, беременностью или нестандартными сексуальными практиками, а также злоупотреблением антибиотиками или недостаточным соблюдением гигиенических норм. Определение точной природы патологии требует вмешательства специалиста — гинеколога.
Лечение включает препараты для восстановления нормальной микрофлоры и коррекцию образа жизни, включая диету и физическую активность. Желательно носить бельё из натуральных тканей.
Хотя ситуация может показаться сложной, подобные расстройства поддаются лечению. Восстановление нормальных показателей может занять от месяца до менее продолжительного периода, в зависимости от степени нарушения.
Туберкулёз влагалища
Одной из самых серьёзных причин белых выделений является туберкулёз половых органов. Распространённое мнение, что туберкулёз затрагивает только лёгкие, является опасным заблуждением, так как инфекция может поражать любые ткани организма, включая половые органы и кости.
Женские половые органы особенно подвержены этому заболеванию.
Заболевание возникает при распространении микобактерий в организме, которые через кровь достигают влагалища. После их внедрения в слои влагалища проявляются типичные симптомы воспалительного процесса: зуд, жжение и различные болевые ощущения. Вскоре могут возникнуть характерные творожистые выделения, которые можно спутать с кандидозом, но туберкулёз значительно устойчивее.
Процесс может развиваться медленно, сначала появляется один симптом, затем добавляются другие, формируя полную клиническую картину. Без лечения симптомы будут прогрессировать. Туберкулёз является разрушительным заболеванием, приведящее к разрушению тканей и образованию спаек.
Женщина рискует потерять здоровье, и лечение должно начаться как можно скорее.
Для терапии требуются консультации гинеколога и фтизиатра. Эффективными являются антибиотики группы фторхинолонов, за состоянием пациентки ведётся тщательное наблюдение, а при необходимости корректируется план терапии.
Эндометрит
Выделения из половых путей беловатого оттенка могут также указывать на эндометрит — воспалительный процесс внутреннего слоя матки. Это состояние нередко возникает как следствие вагинита или вульвита, но может иметь первичный характер при прямом проникновении инфекционных агентов в полость матки. Белый цвет выделений не является обязательным; возможны и другие оттенки — желтый, серый или зеленый — что может указывать на гнойный процесс. Прозрачные и белые выделения обычно не имеют запаха, тогда как желтые и зеленые могут обладать неприятным ароматом.
Эндометрит часто сопровождается симптомами, схожими с кольпитом, но боли могут быть интенсивнее из-за спазмов мускулатуры матки. Диагностика состояния и терапия осуществляются гинекологом, в частности рекомендуется применение антибиотиков и противовоспалительных средств.
Существуют и иные патологии, которые могут вызывать выделения из влагалища, например, новообразования. Это могут быть как доброкачественные, так и злокачественные процессы различной локализации, охватывающие тело матки, шейку, влагалище и наружные половые органы. На самом деле причин не так много.
Также стоит учитывать естественные факторы, провоцирующие появление белей. Белые выделения не всегда указывают на патологический процесс — существуют разные варианты, включая физиологические. Например, такие выделения могут возникать в первой фазе менструального цикла как результат отторжения внутреннего слоя эндометрия.
Это естественная реакция организма на изменения. Такие выделения обычно не имеют запаха и не сопровождаются никакими симптомами. В подобной ситуации нет повода для беспокойства. Такие выделения могут возникать Во время полового акта и сразу после него.
Белый секрет является составной частью естественной смазки, необходимой для нормального скольжения.
Он состоит из эпителиальных клеток и нормальной микрофлоры влагалища. По нашим данным, естественные физиологические факторы выявляются в почти половине случаев, однако их наличие можно подтвердить лишь после диагностики, изначально предполагая наличие заболеваний.
К какому врачу обращаться
При обращении с белями следует посетить гинеколога, который устанавливает диагноз и назначает лечение. В некоторых случаях может понадобиться дополнительно проконсультироваться с узкими специалистами:
- иммунолог — для поиска причин снижения иммунитета и его укрепления;
- аллерголог — для выявления аллергенов и устранения аллергических реакций;
- венеролог — для лечения заболеваний, передающихся половым путём;
- эндокринолог — для помощи при заболеваниях эндокринной системы;
- инфекционист — для терапии инфекционных заболеваний;
- онколог — при подозрении на злокачественные новообразования.
Диагностика белей из влагалища
Врач обязательно назначает диагностику для выяснения причин белых выделений, которая включает в себя следующие исследования:
- осмотр на гинекологическом кресле (руками или с использованием инструментов), для детального анализа состояния влагалища и шейки матки;
- мазок на флору для микроскопического анализа вагинального секрета;
- бактериологическое исследование различными методами (РИФ, ИФА, ПЦР) для выявления инфекций и их возбудителей;
- реакция Вассермана для исключения сифилиса;
- УЗИ органов малого таза для диагностики возможных патологий;
- МРТ или КТ, если УЗИ дало недостаточные результаты;
- кольпоскопия для детального изучения шейки матки, иногда с пробами на выявление эрозий;
- анализы мочи и крови, позволяющие оценить общее состояние организма и выявить скрытые воспалительные процессы.







